痛風とは突然の激しい関節痛を引き起こす関節炎の一種です。痛風がどんな病気で、何が問題なのか、どんな治療があるのかを説明します。
痛風について
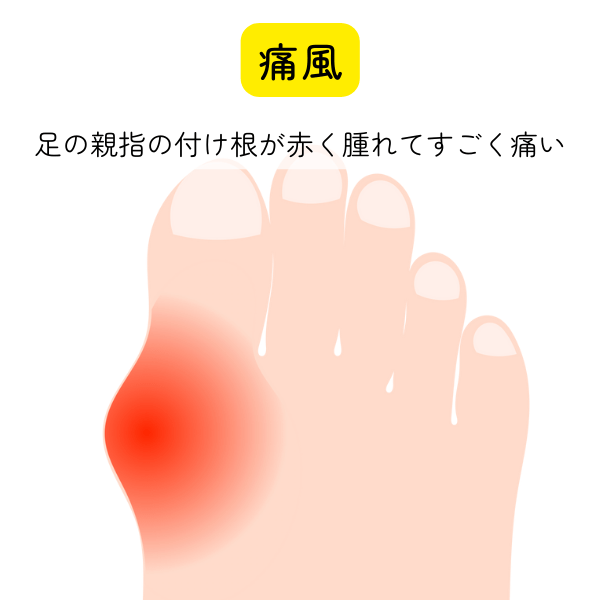
痛風は突然の激しい関節痛を引き起こす関節炎です。
典型的には、足の親指のつけ根が痛みます。見た目では赤くなって、腫れた状態になります。歩けないほど痛みますが、痛風発作で命を落とすことはありません。
痛風は、血液中の尿酸値が高い状態(高尿酸血症)が持続することが原因となります。
高尿酸血症が続くと、痛風発作だけでなく腎障害なども引き起こします。
食事やライフスタイルに影響を受けます。いわゆる生活習慣病のひとつです。
圧倒的に男性に多く見られますが、閉経後の女性でも発症することがあります。
痛風の症状・原因
痛風の症状
痛風発作と呼ばれる関節炎の症状が特徴的です。典型的には、足の親指の付け根の関節が赤く腫れ上がり、歩けないくらい痛みます。関節が腫れることでうまく曲げたりできない状態にもなります。
関節炎の症状は始めの半日程度が最も強く、7〜10日間程度続きます。
発作を繰り返したり、尿酸値が高い状態が続いている場合は、足首、膝、肘、手首、指など他の関節の炎症を引き起こすことがあります。
痛風の原因
尿酸が体内に過剰に蓄積することで痛風は発生します。
食べ物や飲み物に含まれるプリン体が体内に取り込まれると、分解され尿酸が生成されます。
通常、生成された尿酸は腎臓で血液から尿へ排出されます。
尿酸が体内に過剰に生成された場合や腎臓の機能が低下した場合に、尿酸は体内に残ることになります。血液中の尿酸値が上昇します(高尿酸血症)。
尿酸の結晶(尿酸塩)が関節に蓄積します。関節に炎症が起きて痛風発作を引き起こします。
特にアルコール摂取や関節が冷えることで発作が誘発されることがあります。
痛風のリスク因子
高尿酸血症から痛風を引き起こすリスク因子(併存疾患)には以下のようなものがあります。
- 肥満
- 心不全
- 慢性腎臓病
- 糖尿病・高血圧
- 血液疾患
さらに次のような方も尿酸値の上昇に注意が必要です。
- 痛風の家族歴:両親や祖父母が痛風
- プリン体の多い食事習慣
- アルコールの定期接種
- 利尿剤の内服
- 免疫抑制剤の内服
痛風になりやすい食事
代謝の過程で尿酸値が上がるような飲み物・食品やプリン体を多く含む食品に注意が必要です。
- 果糖を多く含む飲み物やスイーツ
- アルコール
- 干している系
- ある種の海産物
- 内蔵系
- 赤肉(牛肉や豚肉など)
痛風の診断・検査
痛風の診断
痛風を確定的に診断するには、関節液を穿刺して顕微鏡で尿酸の結晶を確認する必要があります。しかし、以下のような特徴があれば痛風の可能性が高いと判断されます。
- 以前にも同じような症状を経験している
- 症状のピークが24時間以内
- 一つの関節のみ
- 関節の場所が赤くなっている
- 足の親指のつけ根の関節が痛くて腫れている
- 足の親指のつけ根の痛みは片方のみ
- 痛風結節がある
- 血液中の尿酸値が高い
痛風の検査
- 問診
痛風になりやすいリスクを要していないかを確認します。特に内服薬(利尿剤、抗結核薬、免疫抑制剤など)に注意します。
- 血液検査
血液中の尿酸値の濃度を測定します。腎障害がないかも確認します。状況によっては他の生活習慣病の程度も血液検査で評価することもあります。
- 尿検査
尿酸がどの程度腎臓から排泄されているか、尿酸クリアランス検査を行うこともあります。血液検査と合わせて行われます。
- 超音波検査(エコー)
関節液の増加がわかります。関節の軟骨に沈着物が確認できることもあります。
- レントゲン
関節周囲の腫脹を確認します。
- 関節穿刺
炎症を起こしている関節に針を刺して、溜まった関節液を採取します。顕微鏡で結晶を確認します。侵襲があるので多くの場合で施行されません。
痛風の鑑別疾患
痛風のように関節炎を発症する他の病気も鑑別する必要があります。診断が難しい場合は、整形外科などで精査が進められます。
- 関節リウマチ、偽痛風、変形性関節症、蜂窩織炎、骨折など
痛風の管理・治療
痛風・高尿酸血症の治療および管理は、「痛風発作に対する治療」と「痛風発作の予防」に分けて缶がる必要があります。
痛風発作に対する治療
関節が腫れて赤くなり、痛みが強い時の治療には以下のような方法があります。
- 痛みをとる薬を飲む
- 非ステロイド性抗炎症薬(NSAIDs):炎症を抑えて痛みを抑える薬です。胃を痛めるリスクがあるため、胃薬も処方されることがあります。腎機能を低下させることがあり、腎機能低下の方には処方に注意が必要となります。
- 経口ステロイド:プレドニゾロンを数日間(7~10日間)投与することで比較的速やかに痛みが改善することがあります。腎機能が低下していても使用できます。糖尿病や感染症がある場合は注意が必要です。
- コルヒチン:痛風発作のできるだけ早い時期(わかるなら予兆のタイミング)に1錠(0.5mg)内服すると痛みがひどくならずにすむとされています。副作用として、吐き気や下痢などの消化器症状があります。
- 冷やす
炎症を抑えるために患部を冷やすことで、痛みが緩和することが期待されます。冷やすことで感覚が鈍くなるのも痛みに効果があります。湿布を貼っても良いでしょう。
入浴はシャワーにして、お風呂には長くつからないようにしましょう。
- 関節を休める
関節が炎症を起こしてる間は、関節に負荷をかけないようにしましょう。長く歩いたり、負荷をかけるような動作は避けましょう。
また、患部を上げると腫れにくくなることが期待されます。
※ 痛みが強い時に尿酸値を下げると発作がひどくなることがあります。急性期が落ち着いたら尿酸値を下げる治療を行います。
痛風発作の予防:目標は尿酸値6.0mg/dL以下
痛風発作が落ち着いたら、発作を繰り返したり尿酸値の上昇による合併症の発生を抑える治療を行いましょう。尿酸値を下げる治療を行います。尿酸値の上昇につながる食行動を控え、尿酸値を下げる内服を調整します。
痛風を繰り返している場合の治療目標は血清尿酸値を6.0 mg/dL未満に維持することです。それにより関節などの蓄積している尿酸結晶が溶けてくれる可能性があります。
痛風の原因となる高尿酸血症の治療についての詳細は下記をご覧ください。
尿酸値を下げる薬
尿酸値を下げる薬には、尿酸の合成を抑える薬と尿酸の排泄を促進する薬があります。
- アロプリノール(商品名:ザイロリック)
プリン体から尿酸が生成される過程の酵素の働きを抑えることで、尿酸値の上昇を抑えます。
腎臓から排泄される薬なので、腎臓の機能が落ちていると濃度が上がって副作用(皮膚症状など)が出現する可能性があります。
他の薬剤に影響(作用増強)することがあるので、飲み合わせに注意します。
- フェブキソスタット(商品名:フェブリク)
プリン体から尿酸が生成される過程の酵素の働きを抑えることで、尿酸値の上昇を抑えます。
肝臓で代謝・排泄させるため腎機能が低下していても使いやすい薬です。アロプリノールよりも少ないですが、併用に注意な薬があります。
- ベンズブロマロン(商品名:ユリノーム)
尿への尿酸排泄を促進することで、尿酸値を下げます。
肝障害を起こすことがあるので、処方からしばらくは血液検査で肝障害についてフォローすることが必要です。
尿中に尿酸を排泄させるため、尿路結石が発生するリスクがあります。すでに腎結石がある場合や、腎機能が低下している場合は使用できません。
他の薬への影響も少ない薬ですが、ワーファリンの効果が増強されることが知られています。
- ドチヌラド(商品名:ユリス)
腎臓での尿酸の再吸収を抑えることで、尿への排泄を促す薬です。
すでに尿路結石がある場合や、重度に腎機能が低下している場合は使用できません。
サリチル酸製剤(アスピリンやサラゾスルファピリジンなど)や一部の結核の薬では、本剤の効果が弱まる可能性があります。
ライフスタイルを見直す
痛風・高尿酸血症はいわゆる生活習慣病のひとつです。つまり、生活習慣(ライフスタイル)も合わせて見直す必要があります。ライフスタイルを見直すことは、痛風発作を予防するだけでなく、他の生活習慣病の予防・治療にも繋がります。
- 食事を見直す
痛風になりやすい食事をできるだけ避けましょう。
具体的には、ソフトドリンク(清涼飲料、野菜ジュースなど)を控え、プリン体が多く含まれる食品を意識して減らしましょう。
食事全体の量(カロリー)が適切かどうか調べましょう。
- アルコールを控えよう
習慣的にアルコールを摂取することをやめましょう。アルコールを飲む時は、多く飲まないようにしましょう。
- 適度な運動を!
運動習慣は生活習慣病の予防に役立ちます。特に有酸素運動が勧められます。できれば1週間に150分以上行いましょう。
- 肥満を解消する
肥満と痛風には関係があるとされています。肥満を解消することは、食事摂取量を減らすことも重要です。過食が減ることでプリン体の摂取量も減らすことができます。
- 水分を多めに摂取
脱水になると尿酸値が相対的に上昇して、痛風発作が起きやすくなります。発作の予防のために水分は多めにとりましょう(目安:1日2リットル)。


